Cuidado Podológico Diabético: Prevención Efectiva
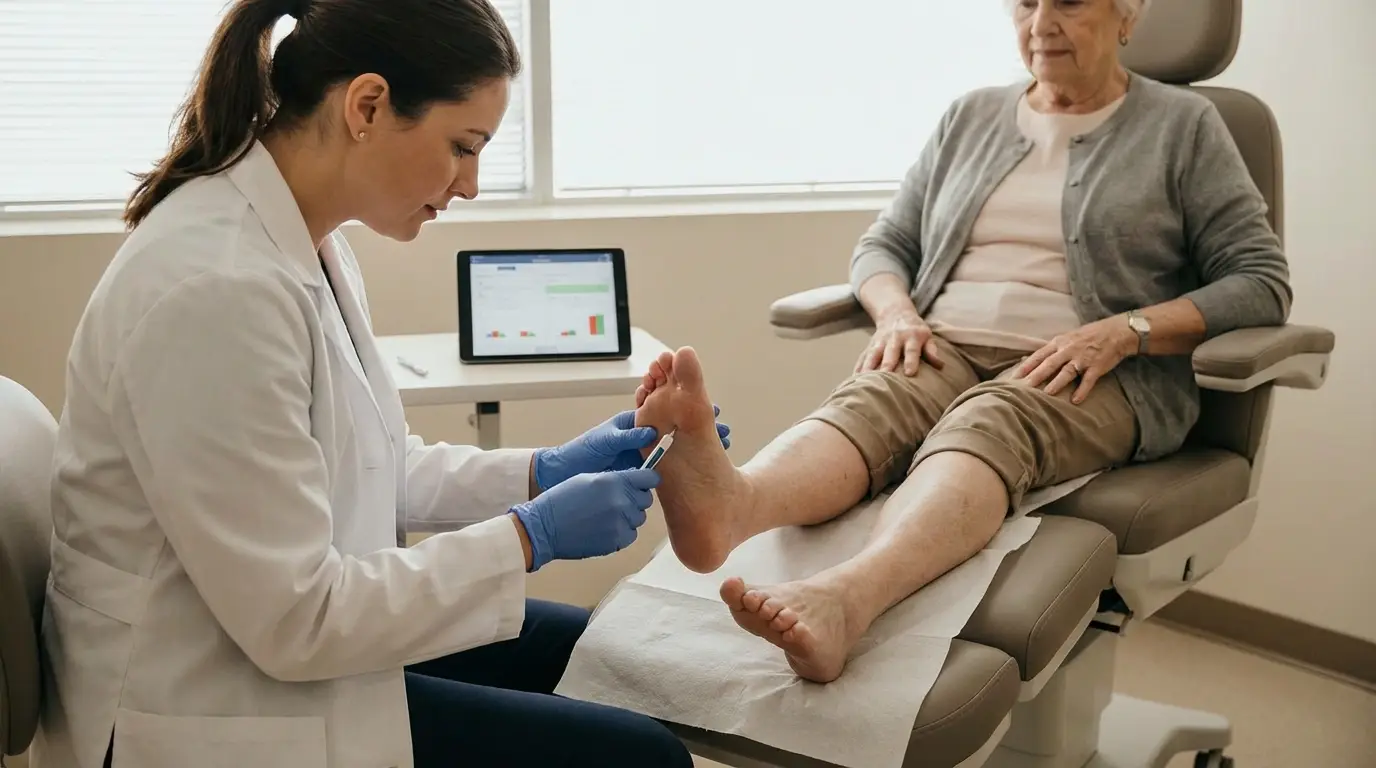
En México, la diabetes afecta a millones de personas, y muchas desconocen que sus pies son uno de los primeros órganos en mostrar complicaciones graves. Por eso, las recomendaciones podológicas específicas para diabéticos no son un lujo, sino una necesidad urgente que puede evitar amputaciones, infecciones crónicas y una pérdida devastadora de calidad de vida. Sin embargo, existe un problema estructural en cómo abordamos esta prevención: se habla de diabetes constantemente, pero el cuidado especializado de los pies queda relegado a un segundo plano hasta que el daño ya está hecho.
La verdad incómoda es que el sistema de salud actual no prioriza la educación podológica preventiva para diabéticos. Los médicos generales, con agendas sobrecargadas, rara vez dedican tiempo suficiente a explicar protocolos específicos de cuidado del pie. Además, persiste la falsa creencia de que visitar al podólogo solo es necesario cuando aparece el dolor. Esta mentalidad reactiva, en lugar de preventiva, cuesta extremidades y vidas. Es momento de cambiar radicalmente nuestra perspectiva sobre el cuidado podológico diabético y exigir que las recomendaciones especializadas sean parte integral del tratamiento desde el diagnóstico inicial.
El mito peligroso del autocuidado improvisado
Existe una narrativa popular que celebra el “hazlo tú mismo” en todos los aspectos de la salud, pero cuando se trata de pies diabéticos, esta mentalidad puede ser fatal. Muchos pacientes recurren a remedios caseros, instrumentos no esterilizados o consejos de familiares bienintencionados pero desinformados. He escuchado historias desgarradoras de personas que intentaron eliminar callos con navajas de afeitar o aplicaron productos químicos agresivos en úlceras incipientes, creyendo que estaban “ahorrándose” la visita al podólogo.
La neuropatía diabética reduce la sensibilidad en los pies, lo que significa que una pequeña herida puede pasar desapercibida durante días o semanas. Consecuentemente, lo que comenzó como un corte menor se convierte en una úlcera infectada que compromete tejidos profundos. Según los Centros para el Control y la Prevención de Enfermedades (CDC), aproximadamente 50% de las amputaciones relacionadas con diabetes podrían evitarse con cuidado preventivo adecuado.
Por lo tanto, mi postura es clara: el autocuidado improvisado no solo es insuficiente, sino peligroso. Los diabéticos necesitan entrenamiento profesional para realizar incluso las tareas más básicas de cuidado podológico. Esto incluye la técnica correcta para cortar uñas, identificar cambios en la coloración de la piel, y reconocer signos tempranos de infección. La autonomía del paciente es importante, pero debe construirse sobre conocimiento especializado, no sobre suposiciones.
Protocolos profesionales versus consejos populares
La diferencia entre seguir protocolos podológicos profesionales y depender de consejos populares puede literalmente salvar una extremidad. Mientras que los remedios tradicionales a menudo sugieren baños prolongados en agua caliente, los podólogos advierten que esto puede resecar la piel y crear fisuras. Además, la temperatura del agua debe verificarse cuidadosamente, ya que la neuropatía impide detectar quemaduras.
Los especialistas recomiendan inspecciones diarias sistemáticas utilizando espejos para revisar las plantas de los pies, algo que la mayoría de los pacientes jamás considera hacer. También enfatizan la importancia de secar meticulosamente entre los dedos para prevenir infecciones fúngicas, un paso que parece trivial pero resulta crucial. Por eso, invertir tiempo en conocer a profesionales especializados que puedan entrenar adecuadamente a los pacientes marca una diferencia sustancial en los resultados a largo plazo.
Por qué las revisiones periódicas no son opcionales
Aquí está mi opinión controversial: las consultas podológicas deberían ser obligatorias cada tres meses para todos los diabéticos, sin excepción. Sí, obligatorias. La diabetes es una enfermedad crónica que requiere vigilancia constante, y esperar a que aparezcan síntomas equivale a esperar que el problema ya sea grave. Sin embargo, el sistema actual deja esta responsabilidad completamente en manos del paciente, quien frecuentemente carece de la educación o los recursos para priorizar estas visitas.
Durante una revisión profesional, el podólogo evalúa la circulación sanguínea mediante pruebas específicas, detecta áreas de presión anormal que podrían convertirse en úlceras, y examina la integridad estructural del pie. Estos son análisis que ningún paciente puede replicar en casa, por más diligente que sea. Además, el especialista ajusta el plan de cuidado según los cambios en la progresión de la diabetes, algo dinámico que requiere experiencia clínica.
No obstante, existe resistencia institucional y cultural a implementar programas de revisión obligatoria. Los costos iniciales parecen elevados, pero son insignificantes comparados con los gastos asociados a tratamientos de úlceras avanzadas, hospitalizaciones prolongadas y cirugías reconstructivas. Es una cuestión de prioridades económicas y políticas de salud pública que necesitan replantearse urgentemente.
Detección temprana como estrategia clave
La detección temprana de complicaciones podológicas no solo reduce costos, sino que preserva la funcionalidad y la independencia del paciente. Cuando un podólogo identifica una zona de hiperqueratosis (engrosamiento de la piel) en sus etapas iniciales, puede tratarla antes de que se convierta en úlcera. Similarmente, detectar problemas biomecánicos permite prescribir plantillas ortopédicas personalizadas que redistribuyen la presión y previenen lesiones futuras.
Esta filosofía preventiva contrasta radicalmente con el modelo reactivo dominante. En mi opinión, cada peso invertido en prevención podológica genera ahorros exponenciales en tratamientos curativos. Por consiguiente, los programas de salud deberían subsidiar o cubrir completamente estas revisiones periódicas, eliminando barreras económicas que actualmente impiden el acceso a cuidado preventivo de calidad.
El calzado adecuado como inversión en salud
Permítanme ser directo: usar zapatos inadecuados cuando se tiene diabetes es una forma lenta de automutilación. Esta afirmación suena drástica, pero refleja la realidad clínica. Los zapatos estrechos, con costuras internas prominentes, o de materiales sintéticos que no permiten transpiración, crean puntos de fricción y presión que rápidamente se convierten en lesiones en pies con neuropatía.
La industria del calzado general no diseña pensando en necesidades diabéticas. Consecuentemente, los pacientes necesitan buscar calzado terapéutico especializado, que frecuentemente cuesta significativamente más que opciones convencionales. Esta es una inversión que muchos consideran excesiva hasta que experimentan su primera úlcera. Mi argumento es que el calzado terapéutico debería incluirse en los esquemas de seguro médico como equipo preventivo esencial, similar a los glucómetros.
Las características indispensables incluyen interior sin costuras, punta amplia que permita movimiento natural de los dedos, suela rígida que limite la flexión excesiva, y materiales que mantengan temperatura estable. Además, el calzado debe reevaluarse cada seis meses, ya que el desgaste irregular puede crear nuevos puntos de presión. Para orientación sobre medidas adecuadas, consultar una guía de tallas especializada resulta fundamental antes de realizar cualquier compra.
Calcetines: el componente olvidado
Mientras el foco está en los zapatos, los calcetines frecuentemente se ignoran, a pesar de ser igualmente cruciales. Los calcetines para diabéticos deben ser sin costuras, de materiales que absorban humedad como algodón o fibras especializadas, y sin bandas elásticas apretadas que restrinjan la circulación. Además, deben cambiarse diariamente sin excepción, algo que parece obvio pero que muchos pacientes descuidan.
Los calcetines blancos o de colores claros permiten detectar rápidamente sangrado o secreciones que podrían pasar desapercibidas en colores oscuros. Este simple detalle puede marcar la diferencia entre identificar una úlcera en etapa temprana versus descubrirla cuando ya está severamente infectada. Por lo tanto, invertir en calcetines especializados no es vanidad, es prevención inteligente.
La higiene podológica: más que simplemente lavar
La higiene de los pies diabéticos trasciende el concepto básico de limpieza. Requiere un protocolo estructurado que considere la vulnerabilidad de la piel, la reducción de sensibilidad y el riesgo elevado de infecciones. Sin embargo, esta complejidad rara vez se comunica efectivamente a los pacientes, quienes continúan usando jabones inadecuados, temperaturas de agua inapropiadas y técnicas de secado que promueven problemas fúngicos.
El protocolo correcto comienza verificando la temperatura del agua con el codo o un termómetro, nunca con los pies. El lavado debe ser suave, usando jabones pH neutro específicamente diseñados para piel sensible, evitando productos perfumados o con químicos agresivos. La duración debe limitarse a 5-10 minutos para prevenir maceración de la piel, seguida de un secado meticuloso que preste atención especial a los espacios interdigitales.
Posteriormente, la aplicación de crema hidratante es esencial, pero nunca entre los dedos donde la humedad excesiva favorece hongos. Las uñas requieren atención especial: deben cortarse en línea recta, nunca redondeadas, y solo después del baño cuando están más suaves. Idealmente, esta tarea debería realizarla un podólogo profesional cada 4-6 semanas para evitar lesiones accidentales.
Productos especializados versus productos comunes
Existe un mercado creciente de productos podológicos específicos para diabéticos, pero también mucho marketing engañoso. Mi postura es que los pacientes deben aprender a discernir entre productos genuinamente formulados con respaldo científico versus aquellos que simplemente capitalizan el término “diabético” para inflar precios. Los ingredientes clave a buscar incluyen urea para hidratación profunda, aloe vera para propiedades antiinflamatorias, y componentes antifúngicos suaves.
Por otro lado, deben evitarse absolutamente productos con alcohol, fragancias sintéticas fuertes, o químicos exfoliantes agresivos. La piel diabética ya está comprometida y no tolera estos irritantes. Además, cualquier producto que prometa “curar” úlceras o “eliminar” callosidades severas sin supervisión profesional debe considerarse sospechoso. Para adquirir productos confiables, explorar opciones en una tienda especializada que ofrezca asesoría profesional puede facilitar decisiones informadas.
Cuándo acudir al especialista sin esperar síntomas
Aquí radica el problema fundamental: la mayoría de las personas acuden al podólogo cuando ya existe dolor, inflamación o lesión visible. Pero en el contexto diabético, esperar síntomas significa que el daño ya está avanzado. La neuropatía enmascara señales de advertencia tempranas, creando una falsa sensación de seguridad que resulta peligrosa. Por consiguiente, defiendo firmemente que los diabéticos necesitan establecer un calendario de visitas preventivas independientemente de cómo se sientan sus pies.
Las situaciones que demandan atención inmediata incluyen cualquier cambio de coloración en la piel, temperatura diferencial entre ambos pies, aparición de ampollas incluso pequeñas, cortes que no cicatrizan en 48 horas, o sensación de hormigueo inusual. No obstante, más allá de estas emergencias, la consulta rutinaria trimestral debería ser inviolable en el manejo diabético integral.
Además, eventos específicos como cambios en medicación diabética, aumento de peso significativo, o inicio de nuevas actividades físicas requieren evaluación podológica adicional. Estos factores alteran la biomecánica del pie y los patrones de presión, potencialmente creando nuevos puntos vulnerables. La actitud proactiva, aunque requiere compromiso y recursos, definitivamente genera resultados superiores comparada con la aproximación reactiva tradicional.
Construyendo una relación continua con tu podólogo
La relación con un podólogo no debería ser transaccional sino colaborativa y continua. Este profesional necesita conocer la historia completa del paciente, los patrones de evolución de su diabetes, y las particularidades de su estilo de vida. Solamente así puede personalizar recomendaciones que sean realistas y sostenibles a largo plazo.
Desafortunadamente, el sistema fragmentado actual dificulta esta continuidad. Los pacientes cambian frecuentemente de especialistas por cuestiones de seguro médico o disponibilidad, perdiendo el valor acumulativo del seguimiento longitudinal. En mi opinión, las políticas de salud deberían incentivar relaciones terapéuticas estables mediante mecanismos que faciliten la permanencia con el mismo especialista durante períodos prolongados.
Finalmente, el empoderamiento del paciente debe equilibrarse con humildad para reconocer cuándo se necesita experiencia profesional. La diabetes es compleja, los pies son estructuras intrincadas, y la combinación de ambos requiere conocimiento especializado. Pretender que la información de internet sustituye años de formación clínica es ingenuo y peligroso. La prevención efectiva del pie diabético demanda un cambio cultural profundo donde la consulta podológica regular sea tan normalizada como el monitoreo de glucosa.
